神经病理性疼痛:看不见的"电流",为何如此折磨人?
来源:CHTV百姓健康2025-08-30 16:21:54
你是否曾有过这样的体验:身体的某个部位明明没有受伤,却总像有电流窜过、蚂蚁爬行,或是灼烧般刺痛?这种“看不见摸不着”的疼痛,并非普通的发炎或损伤,而很可能是一种被称为“神经病理性疼痛”的疾病在作祟。
它源于神经系统本身的故障——就像一根电线外皮破损、不断漏电,大脑错误地接收着本不存在的危险信号。患者常常形容它为“自发性疼痛”,无声无息却持续折磨。更令人困扰的是,这种疼痛容易被误解为“心理作用”或“过于敏感”,甚至被常规止痛药所忽视。
理解神经病理性疼痛,首先要意识到:这不是一种需要忍耐的“普通痛感”,而是一种可诊断、可干预的神经功能异常。只有认清其本质,才能走出迷雾,真正走向科学缓解与康复之路。

陆敏 主治医师
毕业院校,北京大学八年制博士
苏州大学附属第一医院疼痛科,主治医师
江苏省医师协会疼痛学分会青年委员
江苏省医师协会神经调控分会青年委员
苏州市医学会疼痛学分会青年委会副主任委员
苏州市医学会疼痛学分会秘书
中国生理协会委员
当神经“短路”:
看不见的疼痛从何而来?
神经病理性疼痛,本质上是一种“系统错误”。它与我们平时熟悉的扭伤、头痛或牙痛完全不同——后者多由明确的身体组织损伤引发,而神经痛,则是神经系统本身出了问题。
可以做一个简单的比喻:正常的疼痛系统像一条精准传达信号的线路,受伤时发出警报,愈合后警报解除。而神经病理性疼痛,就像是线路中途发生了“短路”,或者绝缘层破损导致持续漏电——明明没有真实威胁,大脑却不断接收“疼痛警报”。这种疼痛不依赖外部伤害存在,甚至常在伤口愈合后仍持续数年,成为一种独立存在的疾病。
从发生机制上,这类疼痛可分为两大类。
1. 周围性神经痛
常见于神经直接受损的情形。比如带状疱疹病毒损伤神经节后遗留的疱疹后神经痛,患者皮肤表面疱疹已消退,却仍承受灼烧或电击样的痛苦;又如糖尿病周围神经病变,长期高血糖导致末梢神经代谢障碍,出现双脚麻木、刺痛或灼热感,夜间尤为明显。三叉神经痛、化疗药物引起的神经损伤等也属于这一范畴。
2. 中枢性神经痛
起源于中枢神经系统,常继发于脑卒中、脊髓损伤、多发性硬化等疾病。例如不少脑梗患者会在恢复期出现患侧身体难以名状的抽痛或灼痛,这就是中枢敏化后的异常感知。脊髓损伤患者也常主诉损伤平面以下出现“幻觉痛”,哪怕他们已失去正常触觉。
无论是周围性还是中枢性,它们的共同特点都在于那种“无中生有”的痛——没有刺激却自发疼痛,轻微触碰却引发剧痛。理解这一点,是走出误诊和无效治疗的第一步。
这种疼痛不是“想出来的”,而是神经系统的真实故障。它需要被正视、被识别,更需要科学的应对之道。
神经也会“说谎”:
读懂疼痛背后的异常信号
神经病理性疼痛之所以令人困惑和痛苦,是因为它完全扭曲了人体对真实世界的感知。这种疼痛不再是机体对外界伤害的正常预警,而变成了神经系统自身故障后持续发出的"错误警报"。患者所描述的体验往往超越了常规认知,主要表现为以下三种特征鲜明的异常模式:
1. 痛觉过敏:小刺激引发大疼痛
顾名思义,是指对疼痛刺激的过度反应。轻微的疼痛刺激,如轻轻捏一下皮肤,本应只有少许不适,却引发难以忍受的剧痛。就像收音机音量旋钮失灵,细微声响被放大成刺耳噪音,神经信号在传递过程中被异常放大,令患者对真实疼痛的感知变得夸张而失真。
2. 痛觉超敏:本不该痛的,却痛了
即本不应引起疼痛的普通刺激却触发了痛感。一阵微风拂过面颊、衣服轻微摩擦皮肤,甚至只是轻柔的触摸,都可能引起针刺、烧灼或电击样的剧烈疼痛。许多患者因此避免穿衣、盖被甚至与人接触,日常生活深受影响。
3. 自发性疼痛:无端而来的疼痛
在没有任何外界刺激的情况下,疼痛突然袭来。这种痛楚如同幽灵般凭空出现,表现为一阵阵的抽痛、灼烧或刺痛,频繁夜间发作,令人难以入睡。它不依托于任何可见的损伤或触碰,纯粹是神经自身“短路”后产生的幻觉式痛觉。
这三种表现可单独或共同出现,但它们都指向同一真相:疼痛不再是症状,而是疾病本身。识别这些异常信号,是迈向正确诊疗与有效管理的关键一步。
识别神经痛:
读懂身体发出的“异常信号”
若您长期遭受慢性疼痛困扰,且常规治疗效果不佳,可能需要警惕神经病理性疼痛的存在。及时识别其特征,是获得正确诊断和管理的第一步。您可以从以下几个方面进行初步判断:

关注疼痛的独特性质
神经病理性疼痛往往呈现出与普通疼痛截然不同的特征。患者常将其描述为灼烧感、电击样窜痛、针刺感或刀割样疼痛。这些表达并非偶然,它们实际上反映了不同类型神经纤维的异常放电。这种疼痛不像扭伤后的钝痛或胀痛,而更倾向于一种尖锐、奇特且难以准确描述的异常感觉。
留意伴随的异常感觉
除了疼痛本身,患者还经常体验到各种难以名状的异常感觉。常见的有蚁行感(仿佛蚂蚁在皮肤上爬行)、虫咬感、瘙痒感,或是难以定位的麻木感。更特征性的表现是“触诱发痛”——即正常情况下不应引起疼痛的轻微触碰(如衣物摩擦、微风拂过)却诱发剧烈疼痛。
善用工具,但尊重专业判断
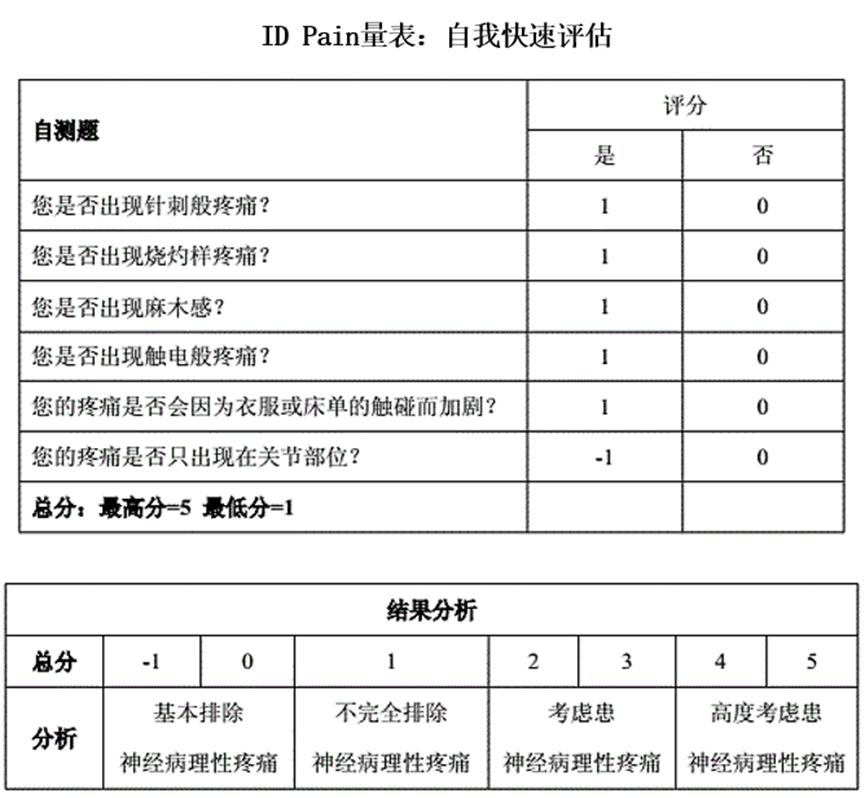
目前已有一些简便的自评工具可供参考,例如ID Pain量表,它通过几个简单问题帮助初步判断疼痛性质。这些工具可作为就医前自我了解的辅助手段,但必须明确:它们不能替代专业医生的综合评估。
识别神经病理性疼痛是一个去伪存真的过程。了解这些特征不是为了自我诊断,而是为了更准确地向医生描述您的感受,从而更有效地治疗。
破解神经痛治疗难题:
从“止疼”到“治痛”的科学转变
神经病理性疼痛的治疗之所以困难,根源在于其发病机制与常见疼痛截然不同。常规止痛药如布洛芬或对乙酰氨基酚,主要通过抑制炎症介质来缓解疼痛,但神经病理性疼痛的核心是“神经信号传导异常”而非炎症。这好比电器短路却一味更换外壳——未能触及问题核心,因而往往效果不佳。
科学应对此类疼痛,关键在于采用多层次、个体化的综合治疗策略,其目标不仅是暂时“止疼”,更是从根本上调节神经功能。
(一)药物治疗:精准调控神经信号
现代医学通常采用以下机制不同的药物组合,多途径干预异常疼痛信号:
1. 神经稳定剂:抗癫痫类药物(如普瑞巴林)是调节神经兴奋性的重要选择。它们通过作用于电压依赖性钙通道,减少谷氨酸、去甲肾上腺素等兴奋性神经递质的释放,从而稳定过度兴奋的神经元,有效减轻灼痛、电击样痛等神经病理性疼痛症状。
2. 抗炎与免疫调节剂:五羟色胺/去甲肾上腺素再摄取抑制剂(SNRIs,如文法拉辛)及三环类抗抑郁药(如阿米替林)可通过调节中枢神经递质,增强下行抑制通路,降低疼痛信号的传导。
3. 中枢疼痛调节剂:部分抗抑郁药物(如文法拉辛等)通过调节大脑和脊髓中5-羟色胺、去甲肾上腺素等递质的水平,帮助抑制疼痛信号的上传,这对中枢敏化引起的疼痛尤为有效。
4. 局部治疗药物:如贴剂类,可直接作用于局部神经,减少异常冲动产生。
(二)非药物治疗:直接干预神经功能
当药物效果不足或副作用明显时,非药物手段提供了重要补充:
神经阻滞疗法:通过在特定神经周围精准注射药物,临时阻断异常信号的传导,不仅能缓解疼痛,还能帮助医生明确诊断。
神经调控技术:如脊髓电刺激(SCS)或周围神经刺激(PNS),通过植入设备发放微电流,干扰和抑制异常痛觉信号,“以电制电”,为药物难治性患者提供了新的选择。
需要强调的是,治疗没有固定模板。专业医生会根据疼痛类型、机制和患者具体情况,制定高度个体化的方案,通常采用药物联合、阶梯治疗和多模式干预。患者应保持耐心与信心,积极配合长期管理,是走向康复的关键。
与疼痛和平共处:
重获生活主动权的五项承诺
面对神经病理性疼痛这一长期挑战,科学治疗与积极的自我管理同样重要。这意味着我们需要学会与疼痛共存,并通过系统方法改善生活质量,而非被动忍受。以下五项实践已被证明对众多患者有益:
1. 做好疼痛的“记录者”
每日花几分钟记录“疼痛日记”,包括发作时间、强度(使用0-10分的NRS数字评分法)、性质(如灼烧、针刺)及诱因。这不仅是就医时的重要参考,更能帮助你识别疼痛规律,减少对“未知发作”的恐惧。
2. 尊重身体的节律
保持规律作息,避免过度劳累。疼痛常在身体疲惫时加剧,因此适度休息相当于为神经系统提供修复窗口。同时,均衡饮食、补充B族维生素和抗氧化物质,有助于维持神经健康。
3. 管理情绪,就是管理疼痛
疼痛与情绪共舞。焦虑、压力会降低痛阈,让疼痛感觉更强烈。通过正念冥想、深呼吸练习或温和社交,切断“疼痛-紧张-更痛”的恶性循环,逐步拿回情绪主导权。
4. 信任专业,保持沟通
神经痛的治疗往往需要不断调整方案,切勿自行断药或换药。定期复诊,向疼痛科或神经内科医生反馈疗效和副作用,是优化治疗的关键。真正有效的策略,常诞生于医生和患者的持续协作之中。
5. 聚焦功能恢复,而非仅仅止痛
治疗的目标不是让疼痛彻底消失(尽管这是理想状态),而是减少疼痛对生活的影响。尝试设定小目标:例如“今天能散步15分钟”或“能连续阅读半小时”。每一点功能改善,都是值得庆祝的进步。
总结:与神经痛和解,重拾生活自在
神经病理性疼痛虽隐秘而顽固,但它既不是“想象出来的病”,也绝非无法应对。生活中,不必强求疼痛彻底消失,而应关注如何减少它对生活的影响。通过记录疼痛日记识别规律,借助医生开具的神经调节药物稳定信号,配合休息和情绪管理降低敏感度,完全有可能逐渐拿回主导权。
最重要的不是“忍受”,而是“行动”——从前往疼痛科或神经内科的一次专业就诊开始,从与医生共同制定一个体化治疗方案开始。拒绝沉默,积极求助,是走向舒缓与自在的真正起点。

 CHTV 百姓健康微信
CHTV 百姓健康微信